ความดันโลหิตกว้าง (Wide pulse pressure)
ความดันโลหิตประกอบด้วยตัวเลข 2 ค่า มีหน่วยเป็น มิลลิเมตรปรอท (mmHg)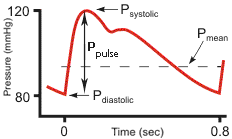
- ความดันตัวบน (systolic) คือแรงดันในหลอดเลือดแดงขณะที่หัวใจบีบตัวฉีดเลือดออก ผนังหลอดเลือดจึงขยายออก ซึ่งเป็นจังหวะที่เราสัมผัสได้เมื่อจับชีพจร
- ความดันตัวล่าง (diastolic) คือแรงดันพื้นฐานภายในหลอดเลือดแดงในช่วงที่หัวใจคลายตัว
ความกว้างของความดันโลหิต (pulse pressure: PP, Ppulse) หมายถึง ส่วนต่างระหว่างค่าความดันตัวบนกับตัวล่าง โดยปกติจะอยู่ที่ประมาณ 25–50% ของความดันตัวบน ตัวเลขนี้สะท้อนความยืดหยุ่นของผนังหลอดเลือดในการรองรับแรงดันที่เกิดขึ้นขณะหัวใจบีบเลือดออก
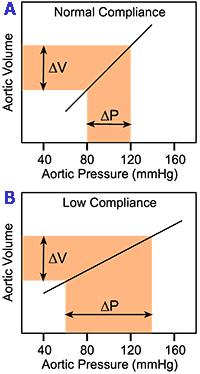
ในภาพซ้ายมือ ค่า ∆V แสดงความต่างของปริมาตรเลือดในหลอดเลือดแดงใหญ่เอออร์ตา ระหว่างช่วงหัวใจบีบตัวและคลายตัว
ส่วน ∆P คือความต่างของแรงดันในเอออร์ตาในช่วงเดียวกัน ซึ่งก็คือ “ความกว้างของความดันโลหิต” ที่กำลังกล่าวถึง
รูป A อธิบายกรณีที่ผนังหลอดเลือดมีความยืดหยุ่นดี (normal compliance) เมื่อปริมาตรเลือดเปลี่ยน แรงดันก็เปลี่ยนตามอย่างสมดุล
ในทางตรงกันข้าม หากผนังหลอดเลือดแข็ง (low compliance) แม้ปริมาตรเลือดที่หัวใจฉีดออกในแต่ละรอบยังคงเท่าเดิม แต่ผนังหลอดเลือดไม่สามารถขยายตัวได้ ส่งผลให้แรงดันตอนหัวใจบีบตัวเพิ่มสูงขึ้น และเมื่อหัวใจคลายตัว ผนังหลอดเลือดที่แข็งไม่ยุบกลับ แรงดันจึงลดลงมากกว่าปกติ ผลรวมคือ ความดันโลหิตกว้างขึ้น ดังที่เห็นในรูป B
ความดันโลหิตที่กว้างกว่าปกติจึงมักสัมพันธ์กับภาวะหลอดเลือดแข็ง (atherosclerosis) ซึ่งเป็นความเสื่อมตามวัยและเป็นปัจจัยเสี่ยงสำคัญของโรคความดันโลหิตสูง หัวใจขาดเลือด อัมพาต ไตวาย และโรคหลอดเลือดส่วนปลายอุดตัน
สาเหตุอื่นของความดันโลหิตกว้าง
อย่างไรก็ตาม ความดันโลหิตกว้างไม่ได้เกิดจากหลอดเลือดแข็งเพียงอย่างเดียว ยังมีภาวะอื่นที่ทำให้เกิดได้ ชั่วคราว และกลับเป็นปกติได้เมื่อรักษาสาเหตุ เช่น
- ลิ้นหัวใจเออร์ติกรั่ว
- มีทางเชื่อมผิดปกติระหว่างหลอดเลือดแดง-ดำ เช่น patent ductus arteriosus, peripheral AVM
- ทางออกของหัวใจขยายกว้าง เช่น aortic aneurysm, aortic root dilatation
- หัวใจเต้นช้า
- ผนังเอออร์ตาฉีกขาด (aortic dissection)
- ภาวะหัวใจล้มเหลวจากการขาดวิตามินบี 1
- โลหิตจางรุนแรง
- ไทรอยด์เป็นพิษ
- หลังออกกำลังกายใหม่ ๆ
- ตั้งครรภ์
- มีไข้สูง
- ภาวะแพ้ยารุนแรงจนช็อก (anaphylaxis)
- อุบัติเหตุที่คอจนกระทบไขสันหลัง
- ติดเชื้อในกระแสเลือด
- ต่อมหมวกไตไม่ทำงาน
- ภาวะอัลบูมินในเลือดต่ำ
งานวิจัยระบุว่า ทุก ๆ 10 mmHg ของความดันที่กว้างเกินปกติ
ทำให้ความเสี่ยงหัวใจล้มเหลวเพิ่มขึ้น 14% [1]
และทุก ๆ 20 mmHg ที่ความดันกว้างเกิน 40 mmHg
เพิ่มความเสี่ยงเกิด atrial fibrillation ถึง 1.28 เท่า [2]
อาการของความดันโลหิตกว้าง
ความดันโลหิตกว้างเป็นเพียง “อาการแสดง” มิใช่โรคโดยตรง
ผู้ป่วยมักไม่มีอาการเพราะความดันกว้างเอง แต่จะมีอาการของโรคที่เป็นต้นเหตุ ซึ่งแพทย์ต้องค้นหาเพิ่มเติม
แนวทางการตรวจวินิจฉัย
แพทย์จะตรวจร่างกายอย่างละเอียด โดยเฉพาะการฟังเสียงหัวใจหาลิ้นรั่ว
คลำหาจุดเชื่อมผิดปกติระหว่างหลอดเลือดแดง–ดำ จากนั้นจึงตรวจเลือด เอกซเรย์ คลื่นไฟฟ้าหัวใจ และส่งตรวจคลื่นเสียงหัวใจหากสงสัยโรคหัวใจเกี่ยวข้อง
แนวทางการรักษา
ผู้ป่วยความดันโลหิตกว้างแบ่งเป็น 3 กลุ่มหลัก ได้แก่
กลุ่มที่มีความดันโลหิตสูง — กลุ่มที่มีความดันโลหิตปกติ — กลุ่มที่มีความดันโลหิตต่ำ
กลุ่มที่มีความดันโลหิตสูง ต้องค้นหาสาเหตุของความดันสูงก่อน หากไม่พบจึงรักษาตามแนวทางทั่วไปของโรคความดันโลหิตสูง มียาหลายกลุ่มที่เหมาะสมในกรณีมีความดันกว้างร่วมด้วย เช่น α-blockers, β-blockers, calcium channel blockers [3], nitrates (ISDN, ISMN), ACE inhibitors และ spironolactone [4]
กลุ่มที่มีความดันโลหิตปกติ ส่วนใหญ่เกี่ยวข้องกับลิ้นหัวใจผิดปกติหรือมีทางเชื่อมหลอดเลือดผิดปกติ ซึ่งมักรักษาได้ หากตรวจไม่พบสาเหตุ มีงานวิจัยพบว่า การรับประทานกรดโฟลิกขนาด 5 mg/วัน ติดต่อกัน 3 สัปดาห์ สามารถลดความกว้างของความดันลงได้ 4.7 mmHg เมื่อเทียบกับยาหลอก [5]
กลุ่มที่มีความดันโลหิตต่ำ มักอยู่ในภาวะฉุกเฉินจากสาเหตุรุนแรง เช่น ติดเชื้อในกระแสเลือด แพ้ยารุนแรง หรือเสียเลือด จำเป็นต้องได้รับการรักษาในโรงพยาบาล ให้น้ำเกลือ ยาพยุงความดัน และแก้ไขสาเหตุอย่างเร่งด่วน
สรุป
ความดันโลหิตกว้างเป็นสัญญาณทางสรีรวิทยาที่ไม่ควรมองข้าม
เพราะบ่งบอกได้ทั้งภาวะหลอดเลือดเสื่อมตามอายุ และโรคเฉียบพลันบางอย่างที่ต้องรักษาโดยเร็ว การตรวจหาสาเหตุอย่างเป็นระบบจะช่วยให้รักษาได้ตรงจุด ผู้ที่มีความดันกว้างผิดปกติควรพบแพทย์เพื่อตรวจประเมิน ไม่ควรละเลย เพราะภาวะนี้สัมพันธ์กับความเสี่ยงของโรคหัวใจและหลอดเลือดในระยะยาว การดูแลตนเองร่วมกับการรักษาที่เหมาะสมสามารถช่วยลดความเสี่ยงและป้องกันภาวะแทรกซ้อนในอนาคตได้
บรรณานุกรม
- Athanase Benetos, et al. 1997. "Pulse Pressure: A Predictor of Long-term Cardiovascular Mortality in a French Male Population." [ระบบออนไลน์]. แหล่งที่มา Hypertension 1997;30:1410–1415. (6 ธันวาคม 2568).
- D Edmund Anstey, et al. 2019. "Masked Hypertension: Whom and How to Screen?" [ระบบออนไลน์]. แหล่งที่มา Current hypertension reports. 2019 Apr 4;21(4):26. (6 ธันวาคม 2568).
- Hiromichi Suzuki. 2014. "Pulse Pressure Is Useful for Determining the Choice of Antihypertensive Drugs in Postmenopausal Women." [ระบบออนไลน์]. แหล่งที่มา Pulse. 2014 May;1(3-4):152–160. (6 ธันวาคม 2568).
- Luc M.A.B., et al. 2001. "Pulse Pressure, Arterial Stiffness, and Drug Treatment of Hypertension." [ระบบออนไลน์]. แหล่งที่มา Hypertension. 2001;38:914–921. (6 ธันวาคม 2568).
- Carolyn Williams, et al. 2005. "Folic acid supplementation for 3 wk reduces pulse pressure and large artery stiffness independent of MTHFR genotype." [ระบบออนไลน์]. แหล่งที่มา Am J Clin Nutr. 2005 Jul;82(1):26-31. (6 ธันวาคม 2568).
- Richard E. Klabunde. 2016. "Arterial and Aortic Pulse Pressure." [ระบบออนไลน์]. แหล่งที่มา cvphysiology.com (6 ธันวาคม 2568).