เกล็ดเลือดน้อย (ต่ำ) (Thrombocytopenia)
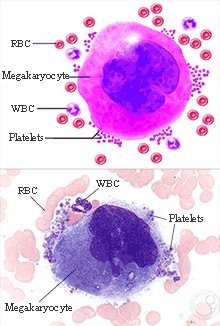
จากเซลล์ต้นกำเนิดในไขกระดูก เมื่อได้รับฮอร์โมน Thrombopoietin จากตับและไต เซลล์ส่วนหนึ่งจะพัฒนาเป็น Megakaryocyte ซึ่งมีขนาดใหญ่กว่าเม็ดเลือดแดง (RBC) และเม็ดเลือดขาว (WBC) มาก หนึ่งเซลล์สามารถแตกตัวเป็นชิ้นส่วนได้ราว 4,000 ชิ้น แต่ละชิ้นมีขนาดเพียง 2–3 ไมครอน เราเรียกชิ้นส่วนเหล่านี้ว่า “เกล็ดเลือด” (Platelet หรือ Thrombocyte) ทำหน้าที่อุดรอยรั่วเล็ก ๆ ภายในหลอดเลือดเมื่อเกิดการฉีกขาด เกล็ดเลือดมีอายุประมาณ 7–10 วันก่อนถูกกำจัดโดยม้าม
ปกติร่างกายมีเกล็ดเลือดประมาณ 179–435 × 103/μL
(บางแล็บรายงานเป็น x109/L) แต่แพทย์จะคุ้นกับช่วง
150,000–450,000/μL มากกว่า
ภาวะเกล็ดเลือดต่ำหมายถึงการมีเกล็ดเลือดน้อยกว่า 150,000/μL ทั้งในเด็กและผู้ใหญ่
สาเหตุของภาวะเกล็ดเลือดต่ำ
แบ่งออกเป็น 4 กลุ่มใหญ่ ดังนี้
1. Decreased platelet production (ถูกสร้างน้อย) — เกิดจากความผิดปกติของไขกระดูก อาจเป็นเฉพาะเกล็ดเลือดหรือกระทบเม็ดเลือดทุกชนิด
- Pancytopenia — เม็ดเลือดทุกชนิดต่ำ พบในโรค
- มะเร็งไขกระดูก
- มะเร็งที่อื่นแต่กระจายเข้าไขกระดูก
- กลุ่มโรคไขกระดูกไม่ทำงาน เช่น aplastic anemia, myelodysplastic syndrome, Shwachman-Diamond syndrome
- ไขกระดูกถูกกดจากยา โดยเฉพาะยาเคมีบำบัด หรือถูกกดจากการฉายรังสีรักษา
- โรคพิษสุราเรื้อรัง
- ขาดทรัพยากรในการสร้างเม็ดเลือด (วิตามินบี 12, โฟเลต)
- Selective ineffective thrombopoiesis — ต่ำเฉพาะเกล็ดเลือด พบใน
- การติดเชื้อไวรัส เช่น CMV, EBV, hepatitis C, HIV, mumps, parvovirus B19, rubella, varicella-zoster; โรคไลม์; โรคติดเชื้อริกเค็ทเซีย
- โรคทางพันธุกรรม เช่น Alport syndrome, Bernard-Soulier syndrome, Fanconi anemia, pseudo–von Willebrand
disease, Wiskott-Aldrich syndrome, TAR syndrome
2. Increased platelet consumption (ถูกใช้มาก) — มักเกิดจากภูมิคุ้มกันผิดปกติหรือการใช้เกล็ดเลือดมากผิดปกติ โดยไม่กระทบเม็ดเลือดอื่นเท่าไร
- Immune associated disorders
- Idiopathic/Immune thrombocytopenic purpura (ITP) — สาเหตุที่พบบ่อยในเด็ก
- Alloimmune destruction — พบบ่อยในทารกแรกเกิด (NAIT), หลังให้เลือด หรือหลังปลูกถ่ายอวัยวะ
- Autoimmune เช่น antiphospholipid syndrome, SLE, sarcoidosis
- โรคเอดส์
- เกิดจากยา เช่น heparin, quinine, ยาซัลฟา, ยากันชัก
- Nonimmune associated disorders
- DIC
- HUS
- ภาวะติดเชื้อในกระแสเลือด (sepsis)
- โรคไข้เลือดออก
- การติดเชื้อไวรัสหลายชนิด (สามารถลดการสร้างและเพิ่มการใช้เกล็ดเลือดพร้อมกัน)
- TTP
- HELLP syndrome ในหญิงตั้งครรภ์
3. Sequestration (ถูกทำลายเร็ว) — มักเกิดจากม้ามทำงานมากผิดปกติหรือการถูกทำลายเชิงกลในหลอดเลือด
- Hypersplenism — ม้ามโตและทำลายเม็ดเลือดมาก พบใน
- Mechanical destruction เช่น
- ลิ้นหัวใจเทียมโลหะเสื่อมสภาพ
- ใช้เครื่องหัวใจ–ปอดเทียมเป็นเวลานาน
- ลิ้นหัวใจเอออร์ติกตีบ หรือมีหินปูนเกาะ
4. อื่น ๆ เช่น
- ถูกเจือจาง — จากตั้งครรภ์, การเติมเลือดหรือเติมน้ำเกลือเป็นจำนวนมาก
- เครื่องนับถูกหลอก (Pseudothrombocytopenia) — เกล็ดเลือดจับกันในขวดตรวจ ทำให้เครื่องนับผิดพลาด
- มักเกิดเมื่อใช้ EDTA เป็นสารกันเลือดแข็งตัว
- มี platelet cold agglutinins
- พบในโรค Multiple myeloma
อาการของภาวะเกล็ดเลือดต่ำ
หากเกล็ดเลือดต่ำเพียงเล็กน้อย มักไม่มีอาการ ระดับที่ต่ำกว่า 75,000/μL มักเริ่มมีปัญหาเลือดหยุดยาก
และยิ่งต่ำมากอาการก็ยิ่งรุนแรง ตารางด้านล่างแสดงช่วงระดับเกล็ดเลือดและอาการที่พบ
| ปริมาณเกล็ดเลือด | อาการ |
|---|
| < 75,000/μL | เลือดหยุดยากเวลาผ่าตัดหรือถูกมีดบาด |
| < 50,000/μL | มีจุดเลือดออกหรือจ้ำเลือดง่าย |
| < 20,000/μL | เลือดกำเดาไหล เลือดออกตามไรฟัน |
| < 10,000/μL | เสี่ยงต่อเลือดออกในสมอง ทางเดินอาหาร หรือปัสสาวะเป็นเลือด |
| < 5,000/μL * | * ต้องเติมเกล็ดเลือดทันทีแม้ยังไม่มีอาการ |
แนวทางการวินิจฉัย
วินิจฉัยได้จากการตรวจนับเม็ดเลือดสมบูรณ์ (CBC) ซึ่งช่วยประเมินเม็ดเลือดชนิดอื่น ๆ และความรุนแรงของภาวะนี้
– หากเม็ดเลือดแดงหรือขาวผิดปกติร่วมด้วย ควรส่งตรวจไขกระดูกเพื่อหาสาเหตุ เช่น มะเร็งหรือโรคไขกระดูกผิดปกติ
– หากเม็ดเลือดชนิดอื่นปกติ ให้ดูสเมียร์เลือด:
มี giant platelets หรือไม่ (พบบ่อยใน ITP, ยา, การติดเชื้อ, โรคทางพันธุกรรม) มี schistocytes หรือไม่ (สัมพันธ์กับ DIC, TTP)
หรือพบการจับกันของเกล็ดเลือดจนต้องสงสัยว่าเครื่องนับผิดพลาด
ตารางด้านล่างเป็นตัวอย่างสิ่งผิดปกติในสเมียร์เลือดที่ช่วยในการวินิจฉัย
| ลักษณะพิเศษ | นึกถึงโรค |
|---|
| Atypical lymphocytosis | ติดเชื้อไวรัส เช่น EBV, CMV |
| Basophilic stippling | ธาลัสซีเมีย, พิษสุรา, พิษตะกั่ว |
| Cryoglobulin (โปรตีนที่ตกตะกอนเมื่อเลือดถูกอากาศเย็น) | Cryoglobulinemia, mycoplasma pneumonia, multiple myeloma, โรคภูมิคุ้มกัน |
| Giant platelets | โรคเกล็ดเลือดต่ำแต่กำเนิด, ITP |
| Megakaryocyte fragments | Myelofibrosis |
| Nucleated RBCs | Severe hemolysis, myelofibrosis |
| Oval macrocytosis | ขาดวิตามินบี 12 และโฟเลต |
| Round macrocytosis | MDS, myelofibrosis, โรคตับ |
| Platelet agglutination | Pseudothrombocytopenia |
| Platelet hypogranularity | MDS, myelofibrosis |
| Schistocytosis | TTP, HUS, DIC, ลิ้นหัวใจเทียมเสื่อม |
| Target cells | โรคตับเรื้อรัง, hemoglobinopathies |
การตรวจร่างกาย: ถ้าม้ามโตจะช่วยวินิจฉัยภาวะ hypersplenism, ถ้ามีไข้หรือต่อมน้ำเหลืองโตให้นึกถึงโรคมะเร็งและโรคติดเชื้อ, ถ้าความดันโลหิตสูงควรนึกถึงHUS
แล็บที่ช่วยวินิจฉัยเพิ่มเติม ได้แก่ ค่าตับ–ไต, การแข็งตัวของเลือด (PT, aPTT), D-dimer, fibrinogen, LDH, haptoglobin,
รวมถึงการตรวจหาเชื้อไวรัสต่าง ๆ
สิ่งที่ผู้ป่วยสามารถช่วยแพทย์ได้คือ การให้ประวัติอย่างละเอียด เช่น โรคประจำตัว ประวัติโรคเลือดในครอบครัว
การผ่าตัดลิ้นหัวใจ วัคซีน การเติมเลือด ยาที่ใช้ประจำ การดื่มสุรา การตั้งครรภ์ และอาการปัจจุบัน
ยาที่เป็นสาเหตุของเกล็ดเลือดต่ำได้บ่อย ได้แก่ Abciximab, Alcohol, Bactrim, Carbamazepine, Cephalosporins, Cimetidine, Eptifibatide, Gold salts, Heparin, Hydrochlorothiazide, Interferon, MMR vaccine, Phenytoin,
Procainamide, Quinidine, Quinine, Rifampicin, Sulfasalazine, Vancomycin
แนวทางการดูแลรักษา
ผู้ป่วยที่มีเกล็ดเลือดต่ำกว่า 20,000/μL หรือมีอาการเลือดออกรุนแรง จำเป็นต้องรักษาหรือสังเกตอาการในโรงพยาบาล เมื่อพบสาเหตุจึงให้การรักษาตามโรคต้นเหตุ โดยเฉพาะโรคติดเชื้อไวรัสเฉียบพลัน ซึ่งมักฟื้นกลับสู่ระดับปกติเอง
สรุป
ภาวะเกล็ดเลือดต่ำเกิดได้จากหลายสาเหตุ ตั้งแต่การสร้างลดลง การใช้มากผิดปกติ การทำลายเร็ว ไปจนถึงความผิดพลาดของการตรวจวัด การวินิจฉัยอาศัยการตรวจเลือดร่วมกับการดูสเมียร์เลือดและประวัติโดยละเอียด อาการมีตั้งแต่ไม่มีอาการจนถึงเลือดออกในอวัยวะสำคัญ การรักษาขึ้นอยู่กับสาเหตุเป็นหลัก และในกรณีที่เกล็ดเลือดต่ำมากหรือมีเลือดออกรุนแรงต้องเข้ารับการดูแลในโรงพยาบาล การประเมินแต่เนิ่น ๆ มีส่วนช่วยป้องกันภาวะแทรกซ้อนรุนแรงและช่วยให้การรักษาได้ผลดีที่สุด
บรรณานุกรม
- Robert L. Gauer, et al. 2012. "Thrombocytopenia." [ระบบออนไลน์]. แหล่งที่มา Am Fam Physician. 2012 Mar 15;85(6):612-622. (8 ธันวาคม 2568).