กลุ่มยาปิดกั้นช่องแคลเซียม
(Calcium channel blockers, CCBs)
แคลเซียมเป็นธาตุที่มีบทบาทสำคัญอย่างยิ่งต่อการทำงานของร่างกาย นอกจากจะเป็นองค์ประกอบหลักของกระดูกและฟันแล้ว แคลเซียมยังเกี่ยวข้องกับกระบวนการหดและคลายตัวของกล้ามเนื้อ การนำกระแสประสาท การควบคุมการแสดงออกของยีน การแข็งตัวของเลือด การกระตุ้นการทำงานของเอนไซม์ การลำเลียงสารอาหารผ่านเข้าออกเซลล์ รวมถึงการรักษาสมดุลประจุไฟฟ้าระหว่างภายในและภายนอกเซลล์
ช่องแคลเซียม (Calcium channels):
แคลเซียมอิออน (Ca2+) ส่วนใหญ่ในร่างกายจะอยู่นอกเซลล์ การเข้าสู่เซลล์ต้องอาศัยช่องแคลเซียมที่ผิวของเซลล์เมมเบรน ช่องแคลเซียมสามารถแบ่งออกเป็นหลายกลุ่มตามกลไกการเปิดปิด ได้แก่
- Voltage-operated channels (VOC) เป็นช่องที่เปิดเมื่อศักย์ไฟฟ้าที่ผิวเซลล์เปลี่ยนไปในทิศทางบวกมากขึ้น (depolarization) ช่องกลุ่มนี้มีหลายชนิดย่อย ได้แก่
- L-type พบมากในกล้ามเนื้อเรียบและกล้ามเนื้อหัวใจ ต้องอาศัยการเปลี่ยนแปลงของ membrane potential มาก (high activation threshold) จึงเปิดช้า (slow activation)
- T-type พบที่ SA node, AV node, เซลล์ Purkinje และเซลล์ประสาท เปิดได้ง่ายกว่าเพราะใช้การเปลี่ยนแปลงของ membrane potential น้อย (low activation threshold) แต่ปิดเร็ว (fast inactivation)
- N, P, Q, R-type พบที่เซลล์ประสาทเป็นหลัก โดยอาศัย neurotransmission เป็นตัวกระตุ้นการ depolarization
ยาปิดกั้นช่องแคลเซียมที่ใช้ในทางคลินิกส่วนใหญ่ออกฤทธิ์ปิดช่อง L-type และ T-type VOC จึงรบกวนการทำงานของระบบประสาทน้อย และไม่มีผลต่อกล้ามเนื้อลาย เนื่องจากการหดตัวของกล้ามเนื้อลายอาศัยแคลเซียมที่สะสมอยู่ภายในเซลล์เป็นหลัก
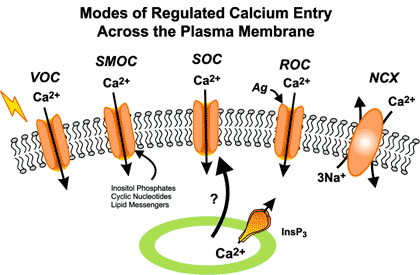
- Second messenger-operated channels (SMOC) เปิดเมื่อมีสารโมเลกุลเล็ก เช่น inositol phosphates, cyclic nucleotides, diacylglycerol, arachidonic acid หรือเมตาบอไลต์ของมัน มากระตุ้น
- Store-operated channels (SOC) เปิดเมื่อระดับแคลเซียมภายในเซลล์ลดลง
- Receptor-operated channels (ROC) เปิดเมื่อมีสารสื่อประสาทหรือฮอร์โมนมาจับกับตัวรับของช่อง
- Na+-Ca2+ exchangers โดยปกติทำหน้าที่ขับ Ca2+ ออกนอกเซลล์ 1 โมเลกุล แลกกับ Na+ เข้าเซลล์ 3 โมเลกุล แต่ในบางภาวะอาจทำหน้าที่กลับทิศทางได้
ความผิดปกติของช่องแคลเซียมเหล่านี้สามารถทำให้เกิดโรคหลายชนิด เช่น X-linked night blindness, Hemiplegic migraine, Hypokalemic periodic paralysis, Malignant hyperthermia, Ventricular cardiomyopathy และ Familial polymorphic ventricular tachycardia เป็นต้น
บทบาทของแคลเซียมที่หัวใจและหลอดเลือด:
ที่ผิวของเซลล์กล้ามเนื้อหัวใจ นอกจากช่องแคลเซียมเข้าเซลล์แล้ว ยังมีช่องโซเดียมเข้าและช่องโพแทสเซียมออกจากเซลล์ การเปลี่ยนแปลงศักย์ไฟฟ้าที่ผิวเซลล์ระหว่างการทำงานของหัวใจสามารถแบ่งออกเป็น 5 ระยะ
เฟส 4 เป็นช่วงพัก หัวใจคลายตัวรับเลือดเข้า ช่องโซเดียมและแคลเซียมปิด ช่องโพแทสเซียมเปิดปรับสมดุลของโพแทสเซียมอิออนเพื่อให้ศักย์ไฟฟ้าที่ผิวเมมเบรนอยู่ที่ -90 มิลลิโวลต์
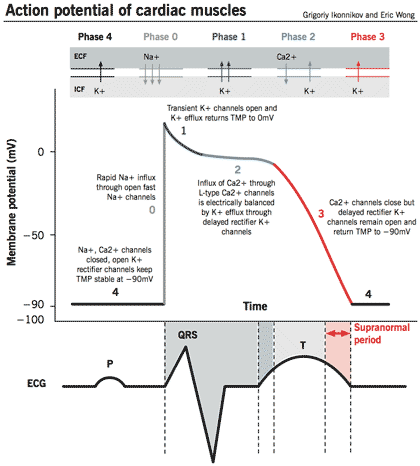
เฟส 0 แหล่งกำเนิดไฟฟ้าที่หัวใจมากระตุ้นให้ช่องโซเดียมเปิด โซเดียมพรูเข้าเซลล์ (Na+ influx) ศักย์ไฟฟ้าที่ผิวเมมเบรนเป็นบวกมากขึ้น เกิดภาวะ depolarized
เฟส 1 ช่องโพแทสเซียมเปิด โพแทสเซียมอิออนไหลออกจากเซลล์ (K+ efflux) เพื่อปรับให้ศักย์ไฟฟ้าที่ผิวเมมเบรนให้เป็นศูนย์ หัวใจห้องล่างเริ่มบีบตัวไล่เลือดออก
เฟส 2 แคลเซียมอิออนพรูเข้าช่องแคลเซียม (Ca2+ influx) เพื่อชดเชยไม่ให้ศักย์ไฟฟ้าลดลงจาก K+ efflux เร็วเกินไป และช่วยให้กล้ามเนื้อหัวใจมีระยะเวลาบีบตัวนานขึ้น ไล่เลือดออกไปจนหมด
เฟส 3 ช่องแคลเซียมปิด ช่องโพแทสเซียมยังเปิดอยู่เพื่อให้โพแทสเซียมไหลออกต่อไป ศักย์ไฟฟ้าที่ผิวเมมเบรนค่อย ๆ ลดลงจนถึง -90 มิลลิโวลต์ หัวใจห้องล่างเริ่มคลายตัวและเข้าสู่ระยะพักของเฟส 4 ต่อไป
ที่กล้ามเนื้อเรียบ กระบวนการ Ca2+ influx ถูกกระตุ้นโดยระบบประสาทอัตโนมัติและฮอร์โมน ความตึงตัวและการหดตัวของกล้ามเนื้อเรียบขึ้นกับความเข้มข้นของแคลเซียมภายในเซลล์ ดังนั้นยาปิดกั้นช่องแคลเซียมจึงทำให้กล้ามเนื้อเรียบคลายตัวและหลอดเลือดขยาย
กลุ่มย่อยของยาปิดกั้นช่องแคลเซียม
ยาปิดกั้นช่องแคลเซียมแบ่งออกเป็น 2 กลุ่มใหญ่ตามโครงสร้างและการออกฤทธิ์ ได้แก่
- กลุ่ม Dihydropyridines (DHP)
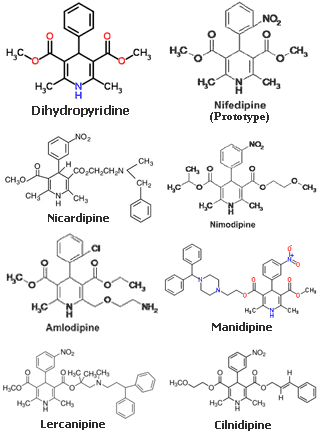 มีวงแหวนไดไฮโดรไพริดีนเป็นโครงสร้างหลัก ออกฤทธิ์เด่นที่กล้ามเนื้อเรียบของหลอดเลือด โดยเฉพาะหลอดเลือดแดง ทำให้ลดความดันโลหิตได้ดี มีผลต่อการนำไฟฟ้าและการบีบตัวของหัวใจน้อย แต่เมื่อความดันลดลงมากอาจเกิดรีเฟล็กซ์หัวใจเต้นเร็ว
มีวงแหวนไดไฮโดรไพริดีนเป็นโครงสร้างหลัก ออกฤทธิ์เด่นที่กล้ามเนื้อเรียบของหลอดเลือด โดยเฉพาะหลอดเลือดแดง ทำให้ลดความดันโลหิตได้ดี มีผลต่อการนำไฟฟ้าและการบีบตัวของหัวใจน้อย แต่เมื่อความดันลดลงมากอาจเกิดรีเฟล็กซ์หัวใจเต้นเร็ว
ยากลุ่มนี้มีหลายชนิด ตัวแรกคือ Nifedipine ซึ่งออกฤทธิ์เร็วและสั้น ต้องรับประทานวันละหลายครั้ง และอาจทำให้เกิดอาการใจสั่น ปัจจุบันพัฒนาเป็นยาออกฤทธิ์ยาว (extended release) ส่วนยาที่ออกฤทธิ์สั้น เช่น Nicardipine และ Nimodipine มักใช้ทางหลอดเลือด โดย Nimodipine มีความจำเพาะต่อหลอดเลือดสมอง จึงมักใช้หยดเพื่อคุมความดันในคนไข้ที่มีเส้นเลือดสมองแตก
ยารุ่นถัดมาถูกพัฒนาให้ออกฤทธิ์ยาวขึ้น สามารถรับประทานเพียงวันละ 1-2 ครั้งก็คุมความดันได้ทั้งวัน เช่น ยาแอมโลดิพีน (Amlodipine), ยามานิดิพีน (Manidipine), ยาเลอคานิดิพีน (Lercanidipine) และยาไนโมดิพีนแบบรับประทาน
ยารุ่นหลังบางตัว เช่น ซิลนิดิพีน (Cilnidipine) ยังสามารถปิดช่อง N-type ที่ปลายประสาทซิมพาเธติกด้วย ลดการหลั่ง norepinephrine จึงเพิ่มประสิทธิภาพในการลดความดัน
- กลุ่มที่ไม่ใช่ Dihydropyridines (non-DHPs) ซึ่งมี 2 กลุ่มใหญ่ ๆ คือ
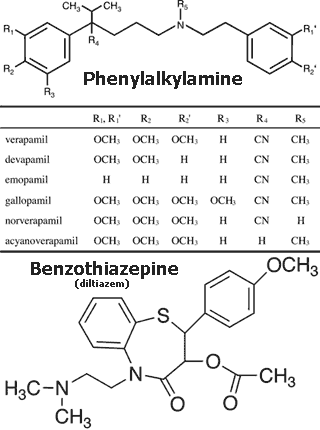
2.1 Phenylalkylamine เช่น Verapamil (ใช้มากที่สุด) ออกฤทธิ์เด่นที่หัวใจ (T-type VOC) ลดอัตราการเต้นและแรงบีบตัว เหมาะในผู้ป่วยหัวใจขาดเลือด หรือหัวใจเต้นเร็วผิดจังหวะแบบ supraventricular tachycardia โดยเฉพาะ Atrial fibrillation การใช้ยากลุ่มนี้รักษาโรคความดันโลหิตสูงโดยทั่วไปควรระวังเรื่องที่ผู้ป่วยอาจได้รับผลข้างเคียงจากการที่มันกดการนำไฟฟ้าและการบีบตัวของหัวใจด้วย
2.2 Benzothiazepine ได้แก่ Diltiazem มีฤทธิ์อยู่กึ่งกลางระหว่าง DHPs และ Phenylalkylamines ขยายหลอดเลือดได้พอสมควรและกดหัวใจไม่มาก จึงใช้ลดความดันได้โดยไม่เกิดรีเฟล็กซ์หัวใจเต้นเร็วเหมือนกลุ่ม Dihydropyridines แต่ก็ต้องระวังเรื่องหัวใจเต้นช้าโดยเฉพาะเมื่อใช้ร่วมกับยาปิดตัวรับเบตา (β-blockers)
| ขยายหลอดเลือด | กดการบีบตัวของหัวใจ | กด SA node | กด AV node |
|---|
| Dihydropyridine | +++++ | + | + | 0 |
|---|
| Benzothiazepine | +++ | ++ | +++++ | ++++ |
|---|
| Phenylalkylamine | ++++ | ++++ | +++++ | +++++ |
|---|
การใช้ยาที่เหมาะสม
- ใช้ลดความดันโลหิต
ยาปิดกั้นช่องแคลเซียมทุกกลุ่มสามารถลดความดันโลหิตได้ แต่กลุ่มที่ใช้เป็นยาหลักลำดับแรกคือ Dihydropyridines ส่วน Verapamil และ Diltiazem เหมาะกับข้อบ่งชี้ด้านหัวใจมากกว่า
- ใช้ในโรคหลอดเลือดแดงโคโรนารีตีบ
กลุ่ม non-DHPs ช่วยลดอัตราและแรงบีบตัวของหัวใจ เหมาะในผู้ป่วยที่ยังไม่สามารถทำการรักษาแบบหัตถการได้
- ใช้ควบคุมอัตราการเต้นของหัวใจในภาวะ SVT
ใช้ Verapamil หรือ Diltiazem ควบคุมอัตราการเต้นในภาวะ Atrial fibrillation, PSVT, Atrial flutter เป็นต้น
มีการใช้ Verapamil เพื่อป้องกันไมเกรนและคลัสเตอร์เฮดเอค แม้มีงานวิจัยสนับสนุน แต่ยังไม่อยู่ในข้อบ่งชี้ที่ FDA รับรอง
ผลข้างเคียง พิษของยา และข้อควรระวัง
ผลข้างเคียงที่พบบ่อย ได้แก่ เวียนศีรษะ ความดันต่ำ ปวดศีรษะ หน้าแดง และอาการบวมจากการคั่งของน้ำและโซเดียม รวมถึงอาการท้องผูกจากการลดการบีบตัวของลำไส้
กลุ่ม non-DHPs อาจทำให้เกิดหัวใจเต้นช้า การนำไฟฟ้าผิดปกติ หรือหัวใจล้มเหลว จึงห้ามใช้ในผู้ที่มีความผิดปกติของ SA หรือ AV node และไม่ควรใช้ร่วมกับ β-blockers หรือ Digitalis
การใช้ Verapamil เป็นเวลานานอาจทำให้เกิดเหงือกโต (gingival hyperplasia)
สรุป
ยาปิดกั้นช่องแคลเซียมเป็นกลุ่มยาสำคัญที่ออกฤทธิ์โดยลดการเข้าสู่เซลล์ของแคลเซียม ส่งผลให้หลอดเลือดคลายตัวและการทำงานของหัวใจลดลง ยากลุ่มนี้มีบทบาทสำคัญทั้งในการรักษาโรคความดันโลหิตสูง โรคหลอดเลือดหัวใจ และภาวะหัวใจเต้นผิดจังหวะ การเลือกใช้ยาควรพิจารณาตามชนิดของยา กลไกการออกฤทธิ์ และสภาพของผู้ป่วย เพื่อให้ได้ประสิทธิภาพสูงสุดและลดความเสี่ยงจากผลข้างเคียง