กลุ่มยาลดความดันโลหิต (Antihypertensives)
 โรคความดันโลหิตสูงเป็นหนึ่งใน "โรคเงียบ" ที่มักไม่แสดงอาการในระยะแรก แต่แฝงด้วยความเสี่ยงต่อโรคหัวใจและหลอดเลือดสูงกว่าคนทั่วไปอย่างมีนัยสำคัญ หากปล่อยไว้โดยไม่รักษา อาการแรกที่พบอาจรุนแรงถึงขั้นเสียชีวิตจากโรคหัวใจ หรือเกิดความพิการถาวรจากเส้นเลือดสมองแตก วงการแพทย์ทั่วโลกมีข้อสรุปร่วมกันว่า การรักษาโรคความดันโลหิตสูงตั้งแต่ระยะที่ยังไม่แสดงอาการ ด้วยการปรับเปลี่ยนวิถีชีวิตร่วมกับการใช้ยาควบคุมความดันโลหิตเมื่อจำเป็น เป็นแนวทางที่คุ้มค่าและมีประสิทธิภาพมากที่สุด เนื่องจากสามารถลดความเสี่ยงของภาวะหัวใจล้มเหลว อัมพฤกษ์ อัมพาต ไตวายเรื้อรัง และภาวะหลอดเลือดแข็ง ตีบ เปราะ ซึ่งล้วนเป็นผลระยะยาวจากความดันโลหิตสูงเรื้อรัง และมีต้นทุนการดูแลรักษาสูงกว่าการควบคุมความดันให้เป็นปกติอย่างสม่ำเสมอในชีวิตประจำวันอย่างมาก
โรคความดันโลหิตสูงเป็นหนึ่งใน "โรคเงียบ" ที่มักไม่แสดงอาการในระยะแรก แต่แฝงด้วยความเสี่ยงต่อโรคหัวใจและหลอดเลือดสูงกว่าคนทั่วไปอย่างมีนัยสำคัญ หากปล่อยไว้โดยไม่รักษา อาการแรกที่พบอาจรุนแรงถึงขั้นเสียชีวิตจากโรคหัวใจ หรือเกิดความพิการถาวรจากเส้นเลือดสมองแตก วงการแพทย์ทั่วโลกมีข้อสรุปร่วมกันว่า การรักษาโรคความดันโลหิตสูงตั้งแต่ระยะที่ยังไม่แสดงอาการ ด้วยการปรับเปลี่ยนวิถีชีวิตร่วมกับการใช้ยาควบคุมความดันโลหิตเมื่อจำเป็น เป็นแนวทางที่คุ้มค่าและมีประสิทธิภาพมากที่สุด เนื่องจากสามารถลดความเสี่ยงของภาวะหัวใจล้มเหลว อัมพฤกษ์ อัมพาต ไตวายเรื้อรัง และภาวะหลอดเลือดแข็ง ตีบ เปราะ ซึ่งล้วนเป็นผลระยะยาวจากความดันโลหิตสูงเรื้อรัง และมีต้นทุนการดูแลรักษาสูงกว่าการควบคุมความดันให้เป็นปกติอย่างสม่ำเสมอในชีวิตประจำวันอย่างมาก
ประสิทธิภาพของการปรับเปลี่ยนพฤติกรรมในการรักษาโรคความดันโลหิตสูง
| วิธีการ | ประสิทธิภาพของการลดระดับความดันโลหิต |
|---|
| ลดน้ำหนักในผู้ที่มี BMI > 25 กก./ม.2 | น้ำหนักลดลงทุก 1 กก. ช่วยลดความดันค่าบนได้เฉลี่ยประมาณ 1 มม.ปรอท และหากลดได้รวม 10 กก. สามารถลดความดันค่าบนได้เฉลี่ย 5–20 มม.ปรอท |
| การรับประทานอาหารแบบเน้นผัก ผลไม้ และธัญพืช | ลดความดันค่าบนได้ 8-14 มม.ปรอท |
| การจำกัดเกลือในอาหารน้อยกว่า 2,300 มก. ต่อวัน (เกลือ/ผงชูรสไม่เกินวันละ 5 ช้อนชา น้ำปลา/ซีอิ๊วไม่เกินวันละ 6 ช้อนชา) | ลดความดันค่าบนได้ 2-8 มม.ปรอท |
| การออกกำลังกายแบบแอโรบิกอย่างสม่ำเสมอ วันละ 30 นาที อย่างน้อยสัปดาห์ละ 5 วัน | ความดันค่าบนลดลงเฉลี่ย 4 มม.ปรอท
ความดันค่าล่างลดลงเฉลี่ย 2.5 มม.ปรอท |
| การลดการดื่มแอลกอฮอล์ | ลดความดันค่าบนได้ 2-4 มม.ปรอท |
| การหยุดสูบบุหรี่ | ไม่ทำให้ความดันลดโดยตรง แต่ลดความเสี่ยงโรคหัวใจและหลอดเลือดอย่างมีนัยสำคัญ |
ในผู้ที่มีค่าความดันโลหิตเริ่มต้นค่อนข้างสูง แพทย์มักเริ่มการรักษาด้วยยาไปพร้อมกับการปรับพฤติกรรมทันที แต่ในกรณีที่ความดันเริ่มต้นไม่สูงมาก เช่น ความดันค่าบน 120–139 มม.ปรอท และ/หรือค่าล่าง 80–89 มม.ปรอท จากการวัดซ้ำหลายวัน อาจเริ่มต้นด้วยการปรับพฤติกรรมก่อนประมาณ 2–4 สัปดาห์ หากยังไม่สามารถควบคุมให้ต่ำกว่า 130/80 มม.ปรอท จึงพิจารณาเริ่มการใช้ยา
ชนิดของยาลดความดันโลหิต
ยาลดความดันโลหิตสามารถแบ่งออกเป็น 10 กลุ่มหลัก โดยบางกลุ่มมีการพัฒนาเป็นกลุ่มย่อยเพิ่มเติมตามความก้าวหน้าทางเภสัชวิทยา ดังนี้
- กลุ่มยาขับปัสสาวะ (Diuretics) ออกฤทธิ์ขับน้ำออกจากร่างกายทางปัสสาวะ กลุ่ม Thiazide และ Loop diuretics อาจทำให้สูญเสียเกลือแร่โดยเฉพาะโพแทสเซียม ส่งผลให้เกิดอาการอ่อนเพลีย จึงมีการพัฒนายากลุ่ม K-sparing diuretics และกลุ่มต้าน Aldosterone (Mineralocorticoid receptor antagonists, MRAs) ซึ่งช่วยขับน้ำโดยไม่ขับโพแทสเซียม เหมาะกับผู้ที่มีภาวะน้ำเกิน เช่น ผู้ป่วยไตเสื่อม หัวใจล้มเหลว หรือภาวะหัวใจโต
- กลุ่มยาต้านเอซ (ACEIs) ยับยั้งเอนไซม์ที่เปลี่ยน Angiotensin I เป็น Angiotensin II ทำให้หลอดเลือดไม่หดตัวมากเกินไป ลดการหลั่ง Aldosterone และช่วยให้ไตขับน้ำและเกลือได้ดีขึ้น
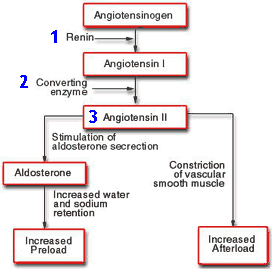 แต่มีผลข้างเคียงสำคัญคืออาการไอเรื้อรังในผู้ป่วยบางราย
แต่มีผลข้างเคียงสำคัญคืออาการไอเรื้อรังในผู้ป่วยบางราย
- กลุ่มยาต้านแองจิโอเทนซิน (ARBs) ยับยั้งตัวรับ Angiotensin II โดยตรง ให้ผลลดความดันเช่นเดียวกับ ACEIs แต่ไม่ทำให้เกิดอาการไอ
- กลุ่มยาต้านเรนิน (Direct Renin Inhibitors, DRIs) ยับยั้งเอนไซม์เรนินโดยตรง ปัจจุบันมียาหลักคือ Aliskiren
- กลุ่มยาปิดกั้นช่องแคลเซียม (Calcium Channel Blockers, CCBs) ยับยั้งการเข้าสู่เซลล์ของแคลเซียม ทำให้หัวใจบีบตัวเบาลง เต้นช้าลง และหลอดเลือดขยาย แบ่งเป็น Dihydropyridines และ non-DHP
- กลุ่มยาเปิดช่องโพแทสเซียม (Potassium Channel Openers, PCOs) ทำให้เซลล์กล้ามเนื้อหลอดเลือดคลายตัว ลดความต้านทานหลอดเลือดส่วนปลาย แต่ทำให้หัวใจเต้นเร็วขึ้นแบบรีเฟล็กซ์
- กลุ่มยาปิดตัวรับเบตา (β-blockers) ลดอัตราการเต้นและแรงบีบตัวของหัวใจ อาจกระตุ้นอาการหอบในผู้ป่วยหืด แต่มีการพัฒนายาแบบ cardioselective β1-blockers เพื่อลดผลข้างเคียง
- กลุ่มยาปิดตัวรับอัลฟา (α-blockers) ลดความดันจากการขยายหลอดเลือด แต่ทำให้หัวใจเต้นเร็วและใจสั่น ไม่นิยมใช้เป็นยาหลัก แต่มีประโยชน์ในผู้ป่วยต่อมลูกหมากโต
- กลุ่มยาสลายสารสื่อประสาท (Central sympatholytics) เป็นยารุ่นเก่า เช่น Methyldopa, Reserpine, Clonidine ปัจจุบันใช้น้อยลง
- กลุ่มยาขยายหลอดเลือด (Peripheral vasodilators) ขยายหลอดเลือดโดยตรง อาจเกิดความดันตกเมื่อลุกยืน เช่น Hydralazine, Minoxidil และกลุ่ม Nitrates
โดยทั่วไป ยากลุ่มที่ 1–3 และกลุ่มที่ 5 ถือเป็นยาหลักลำดับแรกในการรักษาโรคความดันโลหิตสูง ส่วนกลุ่มอื่นมักใช้เสริมในกรณีเฉพาะตามสภาวะของผู้ป่วย
การเลือกกลุ่มยาที่เหมาะสม
ยาลดความดันโลหิตทุกกลุ่มจัดเป็นยาอันตราย ควรให้แพทย์เป็นผู้เริ่มต้นเลือกให้ โดยแต่ละกลุ่มมีประโยชน์ต่อผู้ป่วยในสภาวะต่าง ๆ กันดังนี้
| สภาวะของผู้ป่วย | กลุ่มยาที่เหมาะสม |
|---|
| มีหัวใจห้องล่างซ้ายโต (LVH) แต่ยังไม่มีอาการผิดปกติ | ACEIs, CCBs, ARBs |
| มีหลอดเลือดแดงใหญ่แข็ง (Atherosclerosis) แต่ยังไม่มีอาการ | CCBs, ACEIs |
| มีไมโครอัลบูมินออกมาในปัสสาวะ (30-300 มก./กรัม) แต่ยังไม่มีอาการผิดปกติ | ACEIs, ARBs |
| มีไตเสื่อมแต่ยังไม่มีอาการผิดปกติ | ACEIs, ARBs |
| มีหรือเคยมีอัมพาตครึ่งซีก | ACEIs, ยาขับปัสสาวะกลุ่ม Thiazide |
| เคยมีกล้ามเนื้อหัวใจตาย | BBs, ACEIs, ARBs |
| มีอาการกล้ามเนื้อหัวใจขาดเลือด (Angina pectoris) | BBs, CCBs |
| มีหัวใจล้มเหลว | ยาขับปัสสาวะ, BBs (เฉพาะที่รับรองให้ใช้ในภาวะหัวใจล้มเหลว), ACEIs, ARBs |
| มีหลอดเลือดแดงเอออร์ตาโป่งพอง (Aortic aneurysm) | BBs |
| มีหัวใจเต้นผิดปกติชนิด (Atrial fibrillation) ที่อัตราเต้นยังไม่เกิน 100 ครั้ง/นาที | ARBs, ACEIs, BBs, ยาขับปัสสาวะกลุ่ม MRAs |
| มีหัวใจเต้นผิดปกติชนิด (Atrial fibrillation) ที่อัตราเต้นเกิน 100 ครั้ง/นาที | BBs, CCBs กลุ่ม non–DHP |
| มีโรคไตที่อัลบูมินในปัสสาวะมากกว่า 300 มก./กรัม | ACEIs, ARBs |
| มีโรคหลอดเลือดแดงส่วนปลายอุดตัน (Peripheral artery disease) | ACEIs, CCBs |
| มีความดันค่าบนสูงอย่างเดียว (มักพบในคนสูงอายุ) | Diuretics, CCBs |
| มีกลุ่มอาการทางเมตะบอลิก (Metabolic syndrome) ได้แก่ ภาวะอ้วน น้ำตาลในเลือดสูง ไขมันในเลือดสูงร่วมด้วย | ACEIs, ARBs, CCBs |
| เป็นโรคเบาหวาน | ACEIs, ARBs, CCBs |
| เป็นโรคกระดูกพรุน | ยาขับปัสสาวะกลุ่ม Thiazide, CCBs |
| เป็นโรคหอบหืด | ยาขับปัสสาวะ, CCBs, ACEIs, ARBs |
| เป็นโรคไตวายเรื้อรัง | ยาขับปัสสาวะกลุ่ม Loop diuretics, CCBs |
| มีต่อมลูกหมากโต | Alpha-blockers |
| สตรีตั้งครรภ์ | Methyldopa, BBs, CCBs |
ในผู้ป่วยที่มีความดันเริ่มต้นสูงมาก แพทย์มักเลือกใช้ยาร่วมกัน 2–3 กลุ่ม เพื่อเพิ่มประสิทธิภาพและลดผลข้างเคียงจากการใช้ยาเดี่ยวขนาดสูง บางกรณีอาจใช้ยาสูตรผสมเพื่อความสะดวกในการรับประทาน ผู้ป่วยควรศึกษาข้อมูลยา ข้อควรระวัง และปฏิกิริยาระหว่างยาอย่างรอบคอบเสมอ
ข้อควรระวังสำหรับยากลุ่มต่าง ๆ
ยาลดความดันโลหิตแต่ละกลุ่มก็มีข้อห้ามใช้หรือข้อควรระวังในภาวะต่าง ๆ ตามผลเสียที่อาจเกิดขึ้นจากการออกฤทธิ์ของมัน ดังนี้
| กลุ่มยา | ข้อห้าม/ข้อควรระวัง |
|---|
| ACEIs, ARBs, DRI | - สตรีตั้งครรภ์
- หลอดเลือดแดงที่ไตตีบ 2 ข้าง หรือตีบข้างเดียวในกรณีที่มีไตข้างเดียว
- ระดับโพแทสเซียมในเลือด > 5.5 มิลลิโมล/ลิตร
- ไตเสื่อมเร็ว (eGFR ลดลงมากกว่าร้อยละ 30 ภายใน 4 เดือน) |
| BBs | - AV block (grade 2 หรือ 3)
- โรคหอบหืด
- โรคหลอดลมอุดตัน
- โรคหลอดเลือดแดงส่วนปลาย
- ยากลุ่มนี้อาจทำให้ไขมันในเลือดผิดปกติ |
| CCBs กลุ่ม non-DHP | - AV block (grade 2 หรือ 3)
- ภาวะหัวใจล้มเหลว |
| ยาขับปัสสาวะ | - โรคเก๊าท์
- ภาวะโพแทสเซียมในเลือดต่ำ
- ยากลุ่มนี้อาจทำให้ไขมันในเลือดผิดปกติ |
| Alpha-blockers | - ภาวะหัวใจล้มเหลว
- Orthostatic hypotension |
| Methyldopa | ตับอักเสบ |
| Reserpine | - โรคซึมเศร้า
- มีแผลในกระเพาะ |
| Clonidine | อาการที่เกิดจากการหยุดยาฉับพลัน (withdrawal syndrome) |
ปฏิกิริยาระหว่างยาอื่นกันยาลดความดัน
ยาลดความดันโลหิตเป็นยาที่ต้องรับประทานอย่างต่อเนื่องเป็นประจำในชีวิตประจำวัน จึงพบได้บ่อยว่าผู้ป่วยอาจได้รับยาหรือสารอื่นเพิ่มเติมเป็นครั้งคราว ไม่ว่าจะเป็นยารักษาโรคอื่น อาหารเสริม สมุนไพร หรือเครื่องดื่มบางชนิด แม้ปฏิกิริยาระหว่างยาส่วนใหญ่จะไม่ก่อให้เกิดอันตรายรุนแรงในทันที แต่บางกรณีอาจทำให้ฤทธิ์ยาลดลง เพิ่มผลข้างเคียง หรือเกิดภาวะแทรกซ้อนที่เป็นอันตรายได้ ดังนั้น หากสามารถหลีกเลี่ยงการใช้ร่วมกันได้ ก็จะเป็นทางเลือกที่ปลอดภัยกว่า
ตารางต่อไปนี้แสดงตัวอย่างปฏิกิริยาระหว่างยาลดความดันโลหิตด้วยกันเอง ระหว่างยาลดความดันกับยาอื่น หรือสารต่าง ๆ พร้อมผลที่อาจเกิดขึ้น
| ยาลดความดันโลหิต | มีปฏิกิริยากับ | ผลที่เกิดขึ้น |
|---|
| กลุ่ม BBs | ยาลดความดันกลุ่ม CCBs ชนิด non-DHP (Verapamil, Diltiazem) | เสริมฤทธิ์กันในการยับยั้งการนำไฟฟ้าของหัวใจ เสี่ยงต่อการเกิด A-V block |
| ยารักษาเบาหวาน | กดอาการเตือนของภาวะน้ำตาลในเลือดต่ำ ทำให้ผู้ป่วยไม่รู้ตัวเมื่อเกิด hypoglycemia |
| ยาขยายหลอดลม | สลายฤทธิ์ของยาขยายหลอดลม ทำให้ควบคุมอาการหอบหืดได้แย่ลง |
| ยากระตุ้นหัวใจและพยุงความดันโลหิต Dobutamine | สลายฤทธิ์ของยา Dobutamine |
| ยาขับปัสสาวะกลุ่ม Thiazide | ยากระตุ้นหัวใจ Digoxin | เพิ่มความเสี่ยงต่อพิษของยา Digoxin จากภาวะโพแทสเซียมต่ำที่เกิดจากยาขับปัสสาวะ |
| Lithium ions | ไตขับ Lithium ลดลง ทำให้เกิดการคั่งและพิษของ Lithium ในร่างกาย |
| ยากลุ่ม Alpha-blockers | ยา Noradrenaline | ลดฤทธิ์ของยา Noradrenaline |
| ยากลุ่ม CCBs ชนิด non-DHP (Verapamil, Diltiazem) | ยาลดความดันกลุ่ม BBs | เสริมฤทธิ์กันยับยั้งการนำไฟฟ้าหัวใจ เสี่ยงต่อการเกิด A-V block |
| ยา Digoxin | เพิ่มความเสี่ยงต่อพิษของยา Digoxin |
| ยารักษาโรคเอดส์กลุ่ม Protease inhibitors | ลดการสลายยาที่ตับ ทำให้เกิดการสะสมของยาลดความดันกลุ่มนี้ในร่างกาย |
| ยารักษาโรคกระเพาะ Cimetidine | ลดการสลายยาที่ตับ ทำให้เกิดการสะสมของยาลดความดันกลุ่มนี้ |
| ยากลุ่ม CCBs ชนิด Dihydropyridine | ยาลดความดันกลุ่ม BBs | ช่วยลดอาการใจสั่นจากยา CCBs ชนิด Dihydropyridine (เป็นผลดีทางคลินิก) |
| ยาลดความดัน Felodipine (กลุ่ม CCBs) | น้ำส้มคั้น | ยับยั้งเอ็นไซม์ Cytochrome P450 ทำให้เกิดการสะสมของยา Felodipine ในร่างกาย |
| ยากลุ่ม ACEIs | ยาขับปัสสาวะกลุ่ม Thiazide | เสริมฤทธิ์กันในการลดความดันโลหิต |
| ยาขับปัสสาวะกลุ่ม K-sparing | เสี่ยงเกิดภาวะโพแทสเซียมในเลือดสูง (Hyperkalemia) |
| ยาต้านอักเสบกลุ่ม NSAIDs รวมทั้งแอสไพรินขนาดสูง | ทำให้เกิดการคั่งของโซเดียมและน้ำ ลดฤทธิ์ของยาลดความดัน |
| Lithium ions | ไตขับ Lithium ลดลง เกิดการคั่งและพิษของ Lithium |
| ยากลุ่ม Centrally acting | ยาที่มีฤทธิ์กดประสาททุกชนิด (ยาแก้แพ้ ยาคลายเครียด ยานอนหลับ ยาต้านซึมเศร้า ยากันชัก ยารักษาโรคจิต ฯลฯ) รวมทั้งแอลกอฮอล์ | เสริมฤทธิ์กัน ทำให้ง่วง อ่อนเพลีย และซึมมากขึ้น |
| ยา Methyldopa | ธาตุเหล็ก | ลดการดูดซึมของยา Methyldopa ทำให้ประสิทธิภาพในการลดความดันลดลง |
| ยา Clonidine | ยาต้านซึมเศร้าชนิด TCAs | ต้านฤทธิ์ของยาลดความดัน ทำให้ควบคุมความดันได้ยากขึ้น |
การติดตามระดับความดันโลหิตด้วยตนเองที่บ้าน
เครื่องวัดความดันโลหิตแบบดิจิทัลในปัจจุบันมีราคาที่เข้าถึงได้ง่าย และควรมีติดบ้านเช่นเดียวกับปรอทวัดไข้ การวัดความดันเป็นสัญญาณชีพสำคัญในการประเมินสุขภาพ โดยเฉพาะในผู้ที่รับประทานยาลดความดัน ค่าเฉลี่ยที่วัดได้ที่บ้านมักสะท้อนสภาพจริงของร่างกายมากกว่าการวัดในสถานพยาบาล ซึ่งมักพบค่าสูงจากความเครียด การมีข้อมูลจากการวัดที่บ้านจะช่วยให้แพทย์ปรับการรักษาได้แม่นยำยิ่งขึ้น
เป้าหมายระดับความดันโลหิตเมื่อรักษาโรคความดันโลหิตสูง ได้แก่
- ผู้ป่วยทั่วไป: ไม่เกิน 140/90 มม.ปรอท
- ผู้ป่วยอายุน้อย, เบาหวาน, โรคไตเรื้อรัง, หลังกล้ามเนื้อหัวใจตาย, หลังอัมพฤกษ์/อัมพาต: ไม่เกิน 130/80 มม.ปรอท
- ผู้สูงอายุตั้งแต่ 80 ปีขึ้นไป: ไม่เกิน 150/90 มม.ปรอท
สรุป
โรคความดันโลหิตสูงเป็นโรคเรื้อรังที่แม้ไม่แสดงอาการในระยะแรก แต่มีผลกระทบต่อระบบหัวใจ หลอดเลือด สมอง และไตอย่างรุนแรงในระยะยาว การรักษาที่มีประสิทธิภาพที่สุดคือการผสมผสานระหว่างการปรับพฤติกรรมสุขภาพและการใช้ยาลดความดันอย่างเหมาะสมตามระดับความรุนแรงของโรค ยาลดความดันมีหลายกลุ่ม ออกฤทธิ์ต่างกลไก และถูกเลือกใช้ตามลักษณะผู้ป่วยแต่ละราย การติดตามค่าความดันด้วยตนเองอย่างสม่ำเสมอจะช่วยให้การควบคุมโรคมีประสิทธิภาพ ลดภาวะแทรกซ้อน และช่วยให้ผู้ป่วยสามารถดำรงชีวิตได้อย่างมีคุณภาพในระยะยาว