ยาต้านเชื้อรา (Antimycotics, Antifungals)
โรคติดเชื้อราพบได้น้อยกว่าโรคติดเชื้อแบคทีเรียและไวรัสอย่างมีนัยสำคัญ โดยส่วนใหญ่มักเป็นการติดเชื้อระดับตื้นที่ผิวหนัง เล็บ หรือเยื่อบุ เช่น กลาก เกลื้อน และแคนดิดาในช่องปากหรือช่องคลอด ขณะที่โรคติดเชื้อราที่ลุกลามสู่อวัยวะภายใน (invasive fungal infections) มักพบในผู้ที่มีภาวะภูมิคุ้มกันบกพร่อง เช่น ผู้ป่วยมะเร็ง ผู้ป่วยปลูกถ่ายอวัยวะ ผู้ติดเชื้อ HIV และผู้ป่วยวิกฤตใน ICU
ด้วยเหตุนี้ การพัฒนายารักษาโรคเชื้อราจึงมีจำนวนและความหลากหลายน้อยกว่ายาปฏิชีวนะและยาต้านไวรัส อย่างไรก็ตาม โครงสร้างชีววิทยาของเชื้อราในแต่ละสายพันธุ์มีความแตกต่างกันไม่มาก ทำให้ยาฆ่าเชื้อราหลายชนิดสามารถออกฤทธิ์ครอบคลุมเชื้อราได้กว้าง (broad spectrum antifungal activity)
โดยทั่วไป ยาต้านเชื้อราแบ่งตามการใช้งานเป็น 2 กลุ่มใหญ่ คือ
(1) ยาใช้ภายนอก เช่น ยาทา ยาเหน็บ
(2) ยาใช้ภายใน ได้แก่ ยากินและยาฉีด
ทั้งนี้ ยาฆ่าเชื้อรามีความเป็นพิษต่อเซลล์มนุษย์มากกว่ายาปฏิชีวนะ เนื่องจากโครงสร้างเซลล์ของเชื้อรามีความใกล้เคียงกับเซลล์ของสัตว์เลี้ยงลูกด้วยนม โดยเฉพาะระดับเยื่อหุ้มเซลล์และระบบเมแทบอลิซึมภายในเซลล์ ส่งผลให้ยาที่ใช้รักษาการติดเชื้อราระบบภายในจำนวนมากจึงออกฤทธิ์แบบยับยั้งการเจริญเติบโตของเชื้อ (fungistatic) และอาศัยภูมิคุ้มกันของร่างกายเป็นกลไกเสริมในการกำจัดเชื้อ ขณะที่ยาที่มีฤทธิ์ฆ่าเชื้อโดยตรง (fungicidal) และมีความเป็นพิษสูง มักถูกพัฒนาให้ใช้เฉพาะภายนอกเท่านั้น
การแบ่งกลุ่มยาต้านเชื้อรา
นอกจากการแบ่งตามวิธีการใช้แล้ว ยาต้านเชื้อรายังสามารถจำแนกตามโครงสร้างทางเคมีและกลไกการออกฤทธิ์ทางชีววิทยาได้เป็นกลุ่มย่อยดังต่อไปนี้
A. กลุ่มที่ออกฤทธิ์ที่ผนังเซลล์ (cell wall) และเยื่อหุ้มเซลล์ (cell membrane) ของเชื้อรา
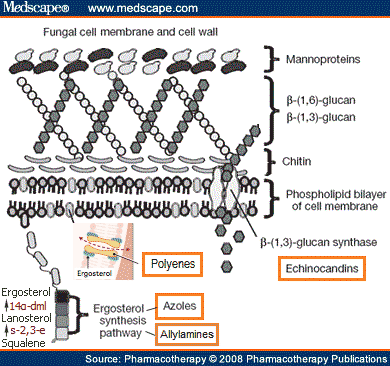
- Polyenes เป็นกลุ่มยาฆ่าเชื้อราที่เก่าแก่ที่สุด ออกฤทธิ์โดยการแทรกตัวเข้าไปในเยื่อหุ้มเซลล์ของเชื้อราและจับกับ ergosterol ซึ่งเป็นไขมันโครงสร้างหลักของเยื่อหุ้มเซลล์ ส่งผลให้เกิดรูพรุน (pore formation) ทำให้ไอออนและสารชีวโมเลกุลภายในเซลล์ เช่น โพแทสเซียม กรดอะมิโน และสารเมแทบอลิซึมรั่วไหลออกมา นอกจากนี้ยังอาจเกิดกระบวนการ auto-oxidation ก่อให้เกิดอนุมูลอิสระ (free radicals) ที่ทำลายเซลล์เชื้อราเพิ่มเติม ยากลุ่มนี้มีความจำเพาะต่อเชื้อรา เนื่องจากแบคทีเรียไม่มี ergosterol ในเยื่อหุ้มเซลล์ อย่างไรก็ตาม ยายังสามารถจับกับ sterols ในเซลล์มนุษย์ได้บางส่วน จึงเป็นสาเหตุของพิษต่ออวัยวะต่าง ๆ Polyenes แบ่งได้เป็น 2 กลุ่มคือ
- Amphotericin B เป็นยาหยดเข้าหลอดเลือดดำ ใช้รักษาโรคติดเชื้อราระบบภายในเกือบทุกชนิด รวมถึงมีฤทธิ์ต่อโปรโตซัวบางชนิด เช่น Leishmania braziliensis และ Naegleria fowleri
- Nystatin เป็นยาที่ไม่ถูกดูดซึมผ่านผิวหนังและเยื่อเมือก ใช้รักษาการติดเชื้อแคนดิดาระดับตื้น โดยใช้ทา เหน็บ อมบ้วนปาก หรือกลืนในปริมาณเล็กน้อยเมื่อมีการติดเชื้อในหลอดอาหาร
Amphotericin B มีผลข้างเคียงสูง โดยเฉพาะไข้ หนาวสั่น อาเจียนระหว่างหยดยา และเมื่อใช้ในระยะยาวหรือในขนาดสูงอาจเกิดพิษต่อไต สมอง และทำให้เกิดภาวะโลหิตจางจากการยับยั้ง erythropoietin เชื้อราบางชนิดสามารถดื้อยาได้โดยลดปริมาณ ergosterol หรือปรับโครงสร้าง sterol ในเยื่อหุ้มเซลล์
ส่วนการใช้ Nystatin ทาหรือเหน็บค่อนข้างปลอดภัย กรณีที่ต้องกลืนยาเพื่อรักษาเชื้อราในทางเดินอาหารควรเจือจางด้วยน้ำประมาณ 10 เท่า ถึงกระนั้นก็ยังอาจทำให้คลื่นไส้อาเจียนและท้องเสียได้
- Azoles กลุ่มนี้ออกฤทธิ์โดยยับยั้งเอนไซม์ 14α-demethylase ทำให้ไม่สามารถเปลี่ยน lanosterol เป็น ergosterol ได้ ส่งผลให้เยื่อหุ้มเซลล์สูญเสียเสถียรภาพ เกิดการรั่วของสารภายในเซลล์ และนำไปสู่การตายของเชื้อรา แบ่งเป็น 2 กลุ่มคือ
- Imidazoles ได้แก่ Clotrimazole, Econazole, Miconazole, Ketoconazole, Oxiconazole
- Triazoles ได้แก่ Fluconazole, Itraconazole, Voriconazole, Posaconazole, Ravuconazole, Terconazole
Imidazoles มีผลต่อการยับยั้งการสังเคราะห์ฮอร์โมนเพศของมนุษย์ จึงมีการพัฒนากลุ่ม Triazoles ซึ่งมีความจำเพาะต่อเชื้อราสูงกว่า ออกฤทธิ์แรงกว่า และมีผลข้างเคียงต่อระบบฮอร์โมนน้อยกว่า
Imidazoles ทุกตัวเป็นยาทาภายนอกสำหรับโรคกลาก-เกลื้อน ยกเว้น Ketoconazole ซึ่งมีรูปกิน เหน็บ และยังเป็นส่วนผสมในแชมพูกำจัดรังแค Ketoconazole แบบรับประทานสามารถใช้รักษาโรคติดเชื้อราภายในที่ไม่รุนแรง แต่มีผลข้างเคียงต่อระบบทางเดินอาหาร ตับ และระบบต่อมไร้ท่อ จึงไม่เหมาะใช้ในหญิงตั้งครรภ์และหญิงให้นมบุตร รวมทั้งมีปฏิกิริยากับยาหลายชนิดจากการยับยั้ง cytochrome P450
Triazoles เป็นยาหลักในการรักษา invasive fungal infections ในปัจจุบัน มีความปลอดภัยสูงกว่าและครอบคลุมเชื้อได้กว้าง
- Allylamines ออกฤทธิ์ยับยั้งเอนไซม์ squalene-2,3-epoxidase ทำให้ลดการสร้าง ergosterol และเกิดการสะสมของ squalene ซึ่งเป็นพิษต่อเซลล์เชื้อรา ตัวอย่างยาได้แก่ Terbinafine, Naftifine, Amorolfine, Butenafine ใช้รักษาเชื้อราที่ผิวหนังและเล็บ ทั้งในรูปแบบทาและรับประทาน
Terbinafine แบบรับประทานอาจทำให้เกิดอาการทางทางเดินอาหาร ความผิดปกติของการรับรส การแพ้ยา และพิษต่อตับเมื่อใช้ระยะยาว
- Echinocandins ออกฤทธิ์ยับยั้งเอนไซม์ β-(1,3)-glucan synthase ทำให้การสร้างผนังเซลล์เชื้อราบกพร่อง นำไปสู่การแตกของเซลล์ ตัวอย่างยาได้แก่ Caspofungin, Micafungin, Anidulafungin ใช้รักษา invasive candidiasis และ aspergillosis โดยเฉพาะในกรณีดื้อ Amphotericin B และ Azoles ยาอยู่ในรูปฉีดเท่านั้น
B. กลุ่มที่ยับยั้งการแบ่งตัวของเชื้อรา
- Griseofulvin ยับยั้งการทำงานของ microtubules ในระยะ mitosis ใช้รักษาเชื้อรากลุ่ม dermatophytes แม้เป็นยากินและมีผลข้างเคียงน้อย แต่ไม่นิยมใช้เนื่องจากดูดซึมได้น้อย ต้องใช้เวลารักษานาน และกระตุ้น cytochrome P450 ทำให้เกิดปฏิกิริยากับยาอื่น
- Flucytosine ถูกเปลี่ยนเป็น 5-fluorouracil ภายในเซลล์เชื้อรา ยับยั้งการสร้าง DNA และ RNA มักใช้ร่วมกับ Amphotericin B ในการรักษา cryptococcosis เพื่อลดขนาดยา Amphotericin B และลดพิษต่อไต
การดื้อยาสามารถเกิดขึ้นได้ง่ายเมื่อใช้เดี่ยว โดยเกิดจากการลดการนำยาเข้าเซลล์หรือการลดการทำงานของเอนไซม์ cytosine deaminase
C. กลุ่มอื่น ๆ
เป็นยาฆ่าเชื้อราที่ใช้ภายนอกสำหรับการติดเชื้อราระดับตื้น มีความปลอดภัยสูง บางชนิดยังไม่ทราบกลไกการออกฤทธิ์ที่ชัดเจน
- Tolnaftate ใช้รักษากลากและเกลื้อนในรูปครีม ผง และสเปรย์ อาจระคายเคืองผิวหนังเล็กน้อย
- Ciclopirox olamine มีฤทธิ์ต้านจุลชีพกว้าง โดยจับกับโครงสร้างภายในเซลล์หลายตำแหน่ง ใช้ในรูปครีม
- Undecylenic acid ใช้รักษากลากและผื่นผ้าอ้อม ประสิทธิภาพต่ำกว่ายากลุ่ม azoles
- โปแตสเซียมไอโอไดด์ (KI) ใช้รักษา sporotrichosis และ entomophthoromycosis
- Whitfield’s ointment สูตรผสม benzoic acid : salicylic acid (2:1) ใช้รักษากลากที่เท้าและศีรษะ
- Sodium thiosulfate solution 20% ใช้รักษาโรคเกลื้อน
- Gentian violet solution 1% ใช้รักษา oral candidiasis
สรุป
ยาต้านเชื้อรามีความหลากหลายทั้งด้านกลไกการออกฤทธิ์ โครงสร้างทางเคมี และรูปแบบการใช้งาน ตั้งแต่ยาทาภายนอกสำหรับโรคติดเชื้อราระดับตื้น ไปจนถึงยาฉีดระบบสำหรับการติดเชื้อรารุนแรงในอวัยวะภายใน ความท้าทายสำคัญของยารักษาโรคเชื้อราคือความใกล้เคียงกันของโครงสร้างเซลล์เชื้อรากับเซลล์มนุษย์ ทำให้เกิดข้อจำกัดด้านความเป็นพิษและความปลอดภัยของยา
ในบริบททางคลินิกสมัยใหม่ ยาฆ่าเชื้อราไม่ได้เป็นเพียง “ยาเสริม” แต่เป็นรากฐานสำคัญของการดูแลผู้ป่วยภูมิคุ้มกันบกพร่อง ผู้ป่วยมะเร็ง ผู้ป่วยปลูกถ่ายอวัยวะ และผู้ป่วยวิกฤต ซึ่งทำให้เภสัชวิทยาของยาต้านเชื้อรากลายเป็นองค์ความรู้แกนกลางของเวชศาสตร์สมัยใหม่