โรคพาร์กินสัน (Parkinson's disease, PD)
โรคพาร์กินสัน (Parkinson’s disease) ได้รับการตั้งชื่อตามนายแพทย์เจมส์ พาร์กินสัน ผู้ค้นพบและบรรยายลักษณะโรคนี้เมื่อปี ค.ศ. 1817 โดยโรคนี้จัดเป็นโรคเรื้อรังของระบบประสาทส่วนกลาง ลักษณะเด่นคือผู้ป่วยมีอาการมือสั่น กล้ามเนื้อแข็ง เดินก้าวสั้น ๆ เอนตัวไปด้านหน้า แขนไม่แกว่ง และสีหน้าขาดอารมณ์ ปัจจุบันพบว่าโรคเกิดจากการขาดสารโดปามีน (Dopamine) ในสมองบริเวณ Substantia nigra ซึ่งยังไม่ทราบสาเหตุแน่ชัด แม้มียาลีโวโดปา (L-DOPA) ที่ช่วยทดแทนโดปามีนได้ แต่เมื่อโรคลุกลาม ผู้ป่วยจะค่อย ๆ สูญเสียการเคลื่อนไหว การคิด ความจำ และอารมณ์ จนช่วยเหลือตนเองไม่ได้ และสุดท้ายต้องนอนติดเตียง
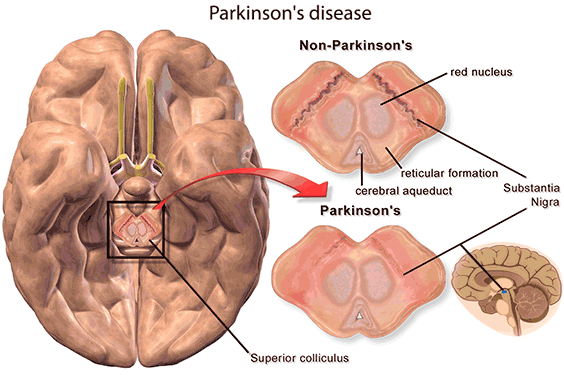
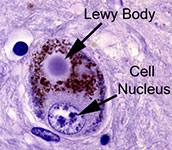 เมื่อทำการตรวจสมองผู้ป่วยที่เสียชีวิต พบก้อนโปรตีนผิดปกติที่เรียกว่า “Lewy body” ภายในเซลล์ประสาทบริเวณ Substantia nigra ซึ่งมีองค์ประกอบหลักเป็นโปรตีน alpha-synuclein การสะสมของ Lewy body ทำให้เซลล์ประสาทตายลง กระบวนการนี้มีความคล้ายกับโรคอัลไซเมอร์ เพียงแต่โรคอัลไซเมอร์มีการสะสมของสาร amyloid ในบริเวณฮิปโปแคมปัสซึ่งเกี่ยวข้องกับความจำ จึงทำให้ลักษณะอาการเริ่มต้นของทั้งสองโรคแตกต่างกัน
เมื่อทำการตรวจสมองผู้ป่วยที่เสียชีวิต พบก้อนโปรตีนผิดปกติที่เรียกว่า “Lewy body” ภายในเซลล์ประสาทบริเวณ Substantia nigra ซึ่งมีองค์ประกอบหลักเป็นโปรตีน alpha-synuclein การสะสมของ Lewy body ทำให้เซลล์ประสาทตายลง กระบวนการนี้มีความคล้ายกับโรคอัลไซเมอร์ เพียงแต่โรคอัลไซเมอร์มีการสะสมของสาร amyloid ในบริเวณฮิปโปแคมปัสซึ่งเกี่ยวข้องกับความจำ จึงทำให้ลักษณะอาการเริ่มต้นของทั้งสองโรคแตกต่างกัน
โรคพาร์กินสันเป็นโรคเสื่อมของระบบประสาทที่พบบ่อยรองลงมาจากโรคอัลไซเมอร์ ส่วนใหญ่เริ่มแสดงอาการหลังอายุ 60 ปี อุบัติการณ์เพิ่มขึ้นเรื่อย ๆ เมื่ออายุมากขึ้น ขณะที่ในผู้ที่อายุน้อยกว่า 50 ปีพบเพียง 5% และมักเกี่ยวข้องกับการกลายพันธุ์ของยีน เช่น SNCA, PARK2, PINK1, LRRK2 อีกทั้งยังพบในเพศชายมากกว่าเพศหญิงประมาณ 1.5 เท่า
อาการของโรค
อาการของโรคแบ่งออกเป็น 5 ระยะ ได้แก่
- ระยะเริ่มแรก มือสั่นขณะพัก (ลักษณะเหมือนปั้นลูกกลอน) อาจเป็นข้างเดียวหรือทั้งสองข้าง สั่นมากขึ้นเมื่ออยู่นิ่ง แต่หยุดได้เมื่อถูกดึงความสนใจ มีอาการเดินเอนลำตัวไปด้านหน้า เขียนหนังสือตัวเล็กลง จมูกไม่ได้กลิ่น พูดเสียงเบา อารมณ์และสีหน้าเริ่มหายไป เคลื่อนไหวขณะหลับ ละเมอบ่อย และความดันโลหิตต่ำเมื่อลุกเปลี่ยนท่า
- ระยะตัวแข็ง กล้ามเนื้อแข็งทื่อ เคลื่อนไหวช้า เดินก้าวสั้น แขนไม่แกว่ง หยุดกะทันหันไม่ได้ เวลาหันจะต้องค่อย ๆ หมุนทั้งตัวกลับมา ไม่ยิ้ม คิดนานเวลาตอบคำถาม เป็นระยะที่ต้องมีผู้ดูแล
- ระยะงุ่มงาม การทรงตัวไม่ดี ล้มบ่อย เคลื่อนไหวช้ามาก ทำกิจกรรม เช่น ใส่เสื้อผ้า กินอาหาร ลำบากมากขึ้น สื่อสารกับผู้คนน้อยลง
- ระยะช่วยเหลือตัวเองไม่ได้ สูญเสียความสามารถในการทำกิจวัตรประจำวัน ความคิด ความจำ และอารมณ์เสื่อมถอย คล้ายอัลไซเมอร์ระยะท้าย
- ระยะนอนติดเตียง ขาแข็ง เดินหรือยืนไม่ได้ ต้องนั่งรถเข็นหรืออยู่บนเตียงเป็นหลัก ไม่พูด สีหน้าเฉยเมย หลับบ่อย และอาจต้องใช้สายให้อาหาร
การวินิจฉัยโรค
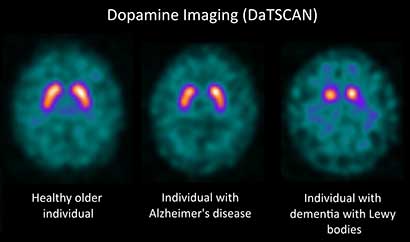
โรคพาร์กินสันวินิจฉัยจากอาการทางคลินิกเป็นหลัก ไม่มีผลตรวจเลือดหรือเอกเรย์ใดที่ช่วยวินิจฉัยโรคนี้ แต่ผลตรวจก็ช่วยคัดโรคทางสมองอื่น ๆ ออกไป ในผู้ที่มีอาการไม่ชัดเจนเพราะอาจมีโรคทางสมองหรือจิตประสาทอยู่เดิม หรือผู้ที่มือสั่นอย่างเดียว (Essential tremor) แพทย์อาจส่งตรวจ DaT (Dopamine transporter) scan เพื่อดูจำนวนเซลล์ประสาทบริเวณ Substantia nigra การตรวจนี้ทำได้เฉพาะในสถาบันใหญ่ ในคลินิกหรือรพ.เล็ก แพทย์อาจใช้วิธีลองให้ยารักษาพาร์กินสันดูก่อน ถ้าตอบสนองต่อยาดีก็ถือเป็นการวินิจฉัยจากผลการรักษา (Therapeutic diagnosis)
การรักษา
ปัจจุบันยังไม่สามารถรักษาโรคพาร์กินสันให้หายขาดได้ การรักษามุ่งเน้นที่การบรรเทาอาการและชะลอความรุนแรงของโรค วิธีการรักษาประกอบด้วย:
- การรักษาด้วยยา ในระยะแรกยาจะช่วยให้อาการดีขึ้นอย่างเห็นได้ชัด แต่เมื่อผู้ป่วยเข้าสู่ระยะที่ 4-5 แล้ว ยาจะช่วยไม่ได้มาก ยามีหลายกลุ่ม อาทิ
- กลุ่มยาผสมลีโวโดปา (Levodopa) เช่น Levodopa/Carbidopa (Sinemet®, Syndopa®) และ Levodopa/Carbidopa/Entacapone (Stalevo®) ช่วยทดแทนสารโดปามีนในสมอง แต่มีข้อจำกัดเรื่องการออกฤทธิ์สั้นและผลข้างเคียง เช่น อาเจียน เวียนศีรษะ ประสาทหลอน
- กลุ่มยาต้าน MAO-B เช่น Selegiline, Rasagiline ช่วยยับยั้งการสลายโดปามีน เพิ่มระดับสารสื่อประสาทในสมอง
- กลุ่มยากระตุ้นตัวรับโดปามีน เช่น Pramipexole, Ropinirole ช่วยเลียนแบบการทำงานของโดปามีน มักใช้ในผู้ป่วยอายุน้อย
- กลุ่มยาต้านโคลิเนอร์จิก เช่น Cogentin®, Artane® ลดอาการสั่น แต่มีผลข้างเคียงในผู้สูงอายุ เช่น ความจำเสื่อมและสับสน ผลข้างเคียงคือ ตามัว ปากแห้ง ท้องผูก และปัสสาวะไม่ออก
- ยาอแมนตาดีน (Amantadine) เดิมเป็นยาต้านไวรัส แต่ช่วยบรรเทาอาการพาร์กินสันได้บ้าง ใช้เป็นยาตัวเสริม หากใช้นานเกิน 4 สัปดาห์แล้วต้องการจะหยุดยา ห้ามหยุดยาทันที เพราะอาจเกิดอาการคลุ้มคลั่งหรือพยายามฆ่าตัวตายได้ ต้องค่อย ๆ ลดขนาดลงครึ่งหนึ่งทุกสัปดาห์ จนเหลือน้อยที่สุดค่อยหยุดยา
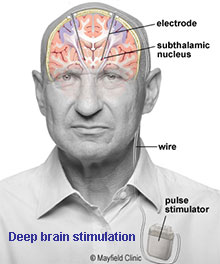
- การกระตุ้นสมองส่วนลึก (Deep brain stimulation, DBS) เป็นการฝังขั้วไฟฟ้าในสมองเพื่อรบกวนสัญญาณประสาทผิดปกติ ช่วยลดอาการสั่นและเกร็ง รวมถึงลดการใช้ยา ผู้ป่วยสามารถเปิด-ปิดเครื่องได้เองตามอาการ
- การผ่าตัดสมอง (Neuroablative surgery) เช่น Thalamotomy หรือ Pallidotomy ใช้วิธีจี้ทำลายเนื้อสมองบางส่วนที่ทำงานผิดปกติ ปัจจุบันใช้น้อยลงเพราะถูกแทนที่ด้วย DBS
นอกจากนี้ยังมีการศึกษาวิธีการรักษาใหม่ เช่น การปลูกถ่ายเซลล์ประสาทและการบำบัดด้วยยีน แต่ยังอยู่ในระหว่างการวิจัย
พยากรณ์โรค
โรคพาร์กินสันเป็นโรคเรื้อรังที่ไม่หายขาด อาการจะค่อย ๆ รุนแรงขึ้นตามเวลา ผู้ป่วยส่วนใหญ่สามารถมีชีวิตอยู่ได้หลายสิบปีหากได้รับการดูแลและรักษาอย่างเหมาะสม แต่ในระยะท้ายคุณภาพชีวิตจะลดลงมาก เนื่องจากการเคลื่อนไหว การคิด และความจำเสื่อมถอยลงจนต้องพึ่งพาผู้อื่น
การป้องกัน
แม้ยังไม่สามารถป้องกันโรคพาร์กินสันได้โดยตรง แต่การดูแลสุขภาพสมองและร่างกายช่วยลดความเสี่ยงและชะลอการเสื่อมของระบบประสาท เช่น
- ออกกำลังกายสม่ำเสมอ โดยเฉพาะการเดินหรือการออกกำลังกายที่ใช้การทรงตัว
- รับประทานอาหารที่มีประโยชน์ เช่น ผัก ผลไม้ ธัญพืช และหลีกเลี่ยงอาหารแปรรูป
- นอนหลับพักผ่อนให้เพียงพอ และลดความเครียด
- หลีกเลี่ยงสารพิษ เช่น ยาฆ่าแมลงหรือสารเคมีบางชนิดที่เชื่อมโยงกับโรคพาร์กินสัน
สรุป
โรคพาร์กินสันเป็นโรคเสื่อมของระบบประสาทที่พบได้บ่อยในผู้สูงอายุ เกิดจากการขาดสารโดปามีนในสมอง ส่งผลให้เกิดอาการสั่น แข็งเกร็ง และเคลื่อนไหวช้า ปัจจุบันยังไม่มีวิธีรักษาให้หายขาด แต่การใช้ยา การกระตุ้นสมอง และการผ่าตัดสามารถบรรเทาอาการได้ การดูแลสุขภาพและป้องกันปัจจัยเสี่ยงสามารถช่วยชะลอการดำเนินของโรคและรักษาคุณภาพชีวิตของผู้ป่วยให้นานที่สุด
บรรณานุกรม
- "Parkinson's disease." [ระบบออนไลน์]. แหล่งที่มา Wikipedia. (26 กันยายน 2568).
- "Understanding Parkinson's." [ระบบออนไลน์]. แหล่งที่มา Parkinson's Foundation. (26 กันยายน 2568).
- "Parkinson's disease." [ระบบออนไลน์]. แหล่งที่มา Mayo Clinic. (26 กันยายน 2568).
- Robert A Hauser, et al. 2019. "Parkinson Disease Treatment & Management." [ระบบออนไลน์]. แหล่งที่มา Medscape. (26 กันยายน 2568).